人工ひざ関節とは
対象疾患
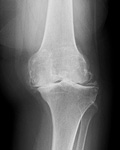
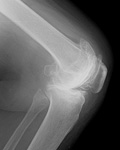
変形性膝関節症、慢性関節リウマチなどで膝の関節軟骨がすり減り、膝の痛みが強く日常生活に大きな支障を来たしている方が対象となります。当院では大体65歳以上で、リハビリなどの外来治療で症状が改善しない方に対してこの手術を行っております。レントゲンで膝がすり減っていてもリハビリ(筋力訓練、可動域訓練など)や日常生活の工夫により症状が大幅に改善する方もおられます。また、膝の痛みには多くの原因があり、膝が痛いからといって全ての方にこの手術を行うわけではありません。外来受診して頂いた際に担当医がしっかり症状や所見を確認し、手術以外に有効な治療方法が無いと判断した場合に初めてこの人工膝関節置換術の適応となります。
変形性ひざ関節症とは
変形性ひざ関節症とは、長い間使ってきたひざの軟骨がすり減って、ひざに炎症がおこり痛みが生じる疾患。
中高年に多く、年齢、筋力低下、肥満などが関与しているとされる。軟骨の摩耗が更に進むと、その土台となる骨が露出・変形して、ひざの曲げ伸ばしがし難くなり、日常生活に大きな支障となる。
どんな手術?
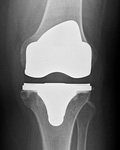
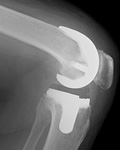
「人工関節」といっても膝の骨全てを人工物に取り替えてしまうわけではありません。すり減って痛みの原因となっている大腿骨(ももの骨)と脛骨(すねの骨)の関節の表面のみを取り除き、それぞれの関節の形状をしたインプラントとよばれる金属を「かぶせる」ものです(虫歯の治療と少し似ています)。したがって、周りの筋肉や血管、神経などは当然温存されます。また、大腿骨側と脛骨側の人工関節の間にはインサートと呼ばれる厚さ10mmほどの板状のポリエチレンがはさまる形で設置され、金属どうしが接触するのを防ぎ、滑らかな関節運動が得られます。人工膝関節の治療成績には骨に対するインプラントの設置角度と、周囲の靭帯などの軟部組織の処理が極めて重要であると考えられています。
痛んだ関節の表面部分の軟骨や骨を取り除いて、もともとの関節表面に近い形の人工関節をそれぞれの骨に被せた形で固定するもの。金属と金属の間にはポリエチレン性の緩衝材が挿入されて、滑らかに動くようになり、関節症による痛みが和らぐ。
当科の人工膝関節置換術
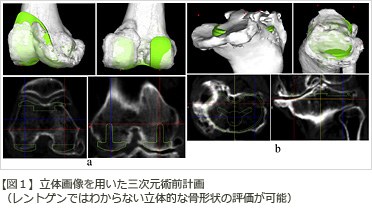
当科では全ての人工膝関節手術において膝関節外科を専門とする医師が執刀しております。また、正確な手術を行って良好な治療成績を得るために、コンピュータを用いた最新技術による精密な手術計画と術中支援法を行っております(図1)。個々の患者さまの骨の形状に最も合ったインプラントと、その設置状態を術前に予め決定しておき、手術ではその術前計画を正確に再現するための独自に開発した特許技術と専用手術器械(図2)を用いることで、手術中はスムーズで正確な進行が可能です。この方法を用いることで、高度な変形を有する膝に対しても正確で安全な手術が可能となっております。
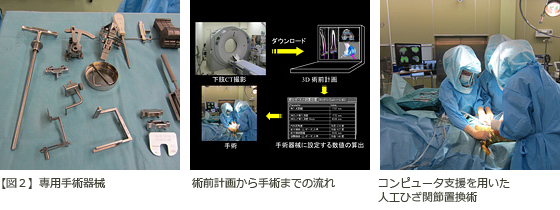
尚、この技術は現在(2011年12月時点)新潟大学医歯学総合病院、新潟県立中央病院、鶴岡市立荘内病院、熊本中央病院、サカ緑井病院(広島市)をはじめとして、全国10施設以上の病院で実際に使用されております。
合併症
この手術は基本的に安全な手術です。40年以上前から欧米を中心に世界中で行われており、安全面においても十分な根拠が得られております。しかし、いかなる手術においても100%安全と言い切ることはできず、本手術で注意すべき合併症も低率ですがいくつか報告されております。
感染症
人工関節手術で最も注意すべき合併症の一つが細菌による感染症です。体内に入った人工物は時に細菌感染の温床となりやすく、一度感染すると治療に複数回手術を要したり、インプラントの抜去をせざる得ない場合があるため治療者は十分な注意が必要です。
当院では人工関節手術は心臓血管系の手術も行っているクリーンルームで行っており、手術着も特殊なものを用いるなど感染には細心の注意を払っております。
血栓・塞栓症
手術や麻酔などで長時間下肢を動かさない状態が続くと下肢の静脈(じょうみゃく)内の血流が停滞し、血栓(けっせん)という血の塊が生成される場合があります。これが静脈血管につまる状態を深部静脈血栓症といいます。報告では深部静脈血栓症が人工膝関節手術の約半数で大なり小なり生じているとされておりますが、それ自体はあまり症状を出さず、自然に軽快していきます。
しかし、ごくまれにこの血栓が何かの拍子で再度流れて肺に到達し肺の血管をつめてしまい、肺機能に大きなダメージを与えることがあります。これを肺梗塞といい、時に致命的な場合があります。一般には「エコノミークラス症候群」と呼ばれているものです。人工膝関節手術後の致死的な肺梗塞の発生率は0.1%未満といわれております。
当院ではいまだかつて発生したことはありませんが、生じた場合は重篤な場合があるため、手術中には、手術しない方の下肢に弾性ストッキングをはいていただくなり、術後に血流停滞予防のフットポンプを使用するなどの予防策をとっております。
人工関節の寿命
人工膝関節には寿命があるといわれています。報告によってことなりますが、10年で約90~95%、20年で約80~90%は問題ないといわれています。つまり、逆に言えば10年で約5~10%、20年で約10~20%の方が何らかの原因で再置換手術(人工関節を入れなおす手術)を受けています。原因には主に下記のものが挙げられます。
- インプラントと骨との間でのゆるみ
- ポリエチレンインサートの磨耗・破損
- 感染
- 人工関節付近での骨折
特に高齢の方の場合は転倒などによる骨折には十分注意していただく必要があります。
ただし、当科で行った手術に関してはこれまで20年間で再置換となった患者さまはおられません。
人工ひざ関節の寿命(対応年数)は、一般的には10~15年とされている。材質や技術の進歩により、さらに長期の対応もできるようなる。
専門外来について
| 曜日 | 毎週月曜日 ※学会などで休診の場合があるので受診する前に必ずお電話でご確認ください。 |
|---|---|
| 受付時間 | 13:00~16:45 |
| 対象年齢 | 50歳以上 ※50歳未満の方は原則として人工関節手術の適応になりませんので一般外来を受診していただくようお願いいたします。 |
診察の流れ
1 手術準備
外来受診時に手術の目的、入院期間、リハビリテーションなどについての概要をお伝えし、手術についての充分なご理解をいただきます。
2 手術前
外来受診時に手術の目的、入院期間、リハビリテーションなどについての概要をお伝えし、手術についての充分なご理解をいただきます。
3 麻酔
全ての手術は麻酔科専門医が麻酔を担当します。多くは全身麻酔と硬膜外麻酔の併用で行います。硬膜外麻酔は腰から細いチューブを挿入し、脊髄の近くに体外から持続的に麻酔薬が流入することで術後の疼痛を軽減するものです。このチューブは術後数日から1週間程度で抜去します。手術中はもちろん無痛ですが、術後もこの硬膜外麻酔により痛みが大幅に軽減します。
4 手術時間
手術時間は一膝に対しておよそ1時間半から2時間ですが、変形が高度な場合は更に多少延長します。
5 手術後
当日はベッド上安静ですが、翌日もしくは翌々日から可動域・筋力訓練を開始します。術後数日で歩行訓練を開始します。早い方、もしくは希望される方は術後3週間程度で退院する場合もありますが、多くの方は術後約2週間程度で回復期病棟に移り、より個々の方の生活様式に合ったリハビリを行います。大体1ヶ月半から2ヶ月程度の入院期間となります。
人工膝関節のリハビリテーション
リハビリテーションは極めて重要です。手術がうまくいってもリハビリが十分に行われなければ期待する治療効果は得られません。いわゆる病気で入院しているわけではないので、手術直後以外は、日中ベッドでただ寝ている必要は全くありません。リハビリの時間以外も積極的に訓練していただくことが筋力低下の防止や早期の回復を得る上で極めて重要です。
当院では理学療法士と作業療法士合わせて35人(県内最大級)が在籍しており、手術前からリハビリを行い、手術後は早期から毎日2回のマンツーマンでのリハビリを行っております。また、特に高齢者の患者さまにたいしては単純な筋力や可動域訓練のみならず、家事や入浴、交通機関の乗降などの日常生活動作の訓練も重要であると考え、途中からはそれぞれの患者さまの生活様式に合った訓練を行っております。したがって当院ではこの手術を受ける方に理学療法のみならず、必要に応じて作業療法も行っております。
手術前
手術後
